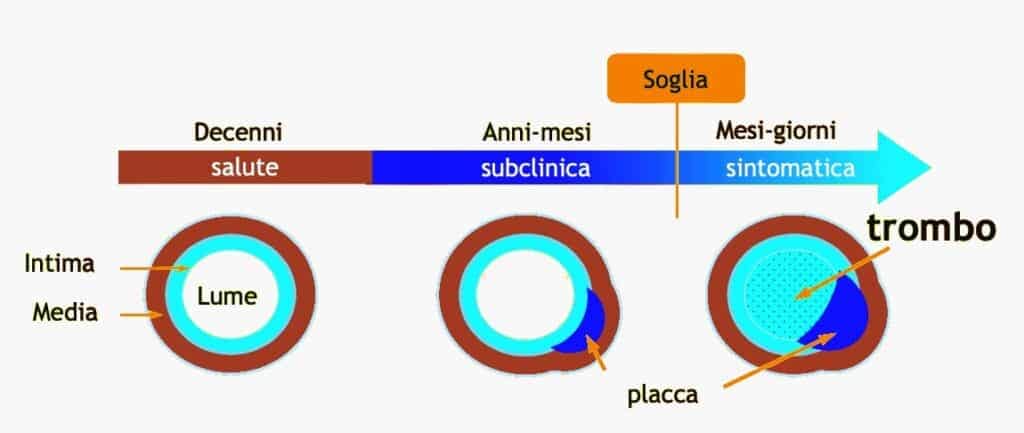
Aterosclerosi: termine che indica un processo infiammatorio caratterizzato dall’accumulo di grassi, calcio, ma anche tracce di diversi altri elementi – rilevati nelle autopsie – all’interno dell’endotelio, il tessuto che riveste l’interno delle arterie.
Si vengono così creare dei depositi, delle placche che inizialmente si sviluppano senza sintomi. La progressione dell’aterosclerosi avviene nell’arco di decenni, ma sembra accelerare dopo i 40/50 anni di età.
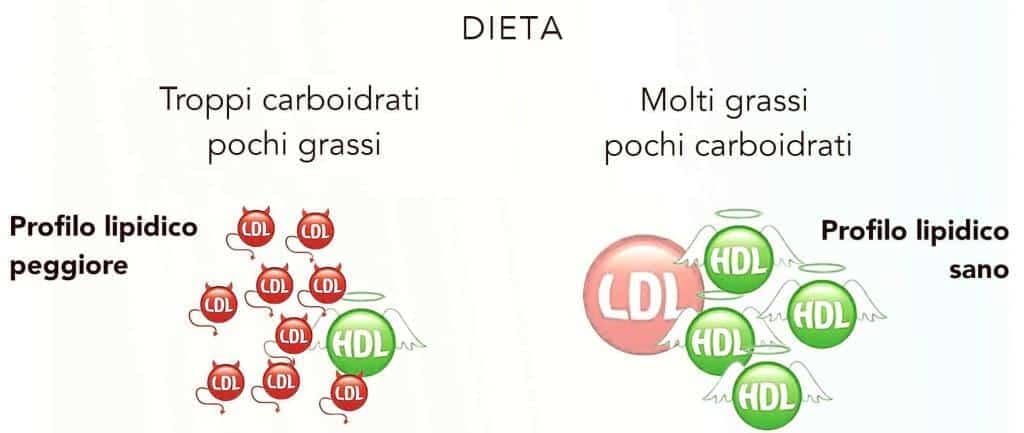
Si ritiene che le abitudini e lo stile di vita svolgano un ruolo fondamentale nello sviluppo e nella progressione dell’aterosclerosi e delle malattie ad essa associate. I fattori di rischio sono molteplici e le più recenti ricerche scientifiche tendono ad escludere il colesterlo alto come causa diretta.
L’aterosclerosi non deve essere confusa con l’arteriosclerosi che invece riguarda l’ispessimento e l’irrigidimento generale dei vasi sanguigni di tutte le dimensioni, riscontrabile in genere in età avanzata1.
Che cos’è l’aterosclerosi, diagnosi e sintomi
L’aterosclerosi è una malattia infiammatoria cronica delle arterie di grande e medio calibro (aorta, coronarie, carotidi, arterie degli arti inferiori e del circolo cerebrale), caratterizzata da depositi di lipidi e di altre sostanze all’interno dell’endotelio2.
Tra i più importanti fattori di rischio per l’aterosclerosi vi sono il fumo, i trigliceridi elevati, l’insulino resistenza3, lo stress e l’invecchiamento cellulare.
Aterosclerosi e colesterolo
Il colesterolo alto, secondo numerose osservazioni, è un fenomeno secondario e non la causa diretta di aterosclerosi45.
Aree maggiormente interessate dai depositi vascolari
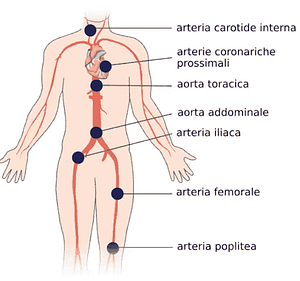
La formazione di depositi vascolari, in una fase precoce, è molto probabile che risponda alla necessità biologica di riparare una microlesione del tessuto connettivo del vaso sanguigno, richiamando delle molecole di Lipoproteina (a), rilevate in tutte le lesioni7.
Le principali cause di aterosclerosi
In una fase molto precoce, l’aterosclerosi inizia con il danno al sottile rivestimento interno delle arterie – l’endotelio – soprattutto nei punti di biforcazione. Ciò avviene sotto l’azione cronica di vari tipi di stress, in assenza di tempi di recupero utili al ripristino fisiologico dell’integrità del tessuto, tra i quali vi sono:
- iperglicemia89,
- vasocostrizione, rallentato smaltimento dell’adrenalina, picchi di pressione elevata,
- picchi di omocisteina,
- aumento di residui batterici (LPS o lipopolisaccaridi) inglobati nelle lipoproteine LDL provenienti dall’intestino,
- carenze di micronutrienti specifici che indeboliscono il connettivo,
- presenza di infiammazione sistemica e malattie autoimmuni.
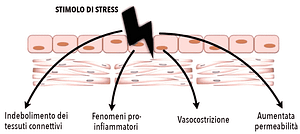
Una parete arteriosa sotto stress può richiamare lipoproteine, tra cui lipoproteine LDL e Lp(a) con lo scopo biologico di rafforzare la struttura del vaso (endotelio, collagene e muscolatura liscia)10.
Quando la riparazione però non riesce a completarsi, vengono coinvolti localmente anche i macrofagi, con il compito di eliminare le molecole ossidate e glicate, come proteine, trigliceridi, fosfolipidi11, allo scopo di contenere l’infiammazione.
Se i processi ossidativi e di glicazione continuano, alimentando l’infiammazione, i macrofagi persistono nel tentativo di degradare le particelle danneggiate fino a gonfiarsi, trasformandosi in “schiuma” (foam cells), evento che cronicizza e peggiora la situazione. Da qui la formazione e lo sviluppo della placca aterosclerotica.
I diretti promotori dei processi appena descritti, sono le principali cause di aterosclerosi:
- diabete12;
- iperomocisteinemia ed errata metilazione;
- eccesso di lipoproteine sdLDL, più piccole e più aterogene delle lipoproteine LDL , su cui i farmaci non hanno effetto1314.
- vasculite, patologia infiammatoria autoimmune dei vasi sanguigni.
L’aterosclerosi e gli eventi cardiovascolari si possono stimare sulla base di una serie di fattori di rischio, tra i quali troviamo:
- sindrome metabolica, trigliceridi elevati15;
- ipertensione,
- elevati livelli di Proteina C reattiva, un biomarcatore dell’infiammazione sistemica;
- alterazioni dei fattori della coagulazione, come il fibrinogeno, ma in particolare il fattore VIII di coagulazione, soprattutto in caso di ipercolesterolemia familiare16;
- poliformismi del gene MTHFR17;
- elevata presenza di calcio, piuttosto che colesterolo, nei depositi, rilevata con test calcium score1819;
- fumo,
- età, etnia;
- stress prolungati che possono creare senescenza precoce,
- sedentarietà, eccessi alimentari, carenze protratte di micronutrienti.
Come viene diagnosticata
Sintomi
L’aterosclerosi è solitamente asintomatica fino a quando non avvia altri disturbi cardiovascolari21
I sintomi di aterosclerosi da lieve a grave si manifestano in base alle arterie interessate:
- arterie cardiache: i sintomi sono simili a quelli di un infarto, ad esempio dolore al torace (angina);
- arterie dirette al cervello: i sintomi vanno dall’ictus all’attacco ischemico transitorio (TIA), provocando intorpidimento e debolezza improvvisi agli arti, difficoltà di parola, balbettio inspiegabile, debolezza della muscolatura facciale;
- arterie delle gambe: dolore e altri sintomi alle gambe quando si cammina, come crampi muscolari, formicolii, parestesia (claudicatio intermittens).
Aterosclerosi: tutte le FAQ
Aterosclersi: verso nuove ipotesi
Da nuove e vecchie evidenze emerge che l’ateriosclerosi non corrispondebbe ad uno sviluppo arbitrario, bensì potrebbe essere il risultato di un processo di regolazione biologica a salvaguardia della parete vascolare; processo che tende a prevenire l’evento peggiore: l’improvvisa rottura della parete stessa.
Una diminuita funzionalità endoteliale spiega perché soprattutto la lipoproteina (a)35 si inserisce nelle maglie del tessuto dell’endotelio, avviando la flogosi che stimola la formazione e lo sviluppo dell’ateroma, un processo che può iniziare già nell’infanzia36.
Tra i vari fattori che condizionano le cellule costitutive dell’endotelio troviamo, lo stress ossidativo indotto da:
- vasocostrizione e accumuli di adrenalina in seguito a forti e persisenti stress mentali/emotivi37,
- alcuni tipi di batteri, come la Chlamydia Pneumonia38,
- glucosio in eccesso e resistenza insulinica39,
- disturbi nel metabolismo dell’omocisteina40,
- aumento del fabbisogno di bioenergia cellulare41.
La prevenzione
La fase iniziale della perdita di funzione dell’endotelio potrebbe dipendere da una carenza cronica e subclinica di micronutrienti.
Alcuni ricercatori4243, hanno teorizzato che la scarsità, o un aumentato fabbisogno, di alcuni elementi essenziali per la formazione del collagene (vitamine, aminoacidi e altri) comporta una debolezza strutturale dei vasi sanguigni e lo sviluppo di falle nel tessuto connettivo, dove l’annidarsi di molecole lipidiche riparatrici impedisce il danno più critico.
Le carenze subcliniche di nutrienti si manifesterebbero in primo luogo in quei punti del nostro sistema cardiovascolare particolarmente esposti allo stress meccanico del battito cardiaco, come ad esempio le arterie coronarie o le carotidi.
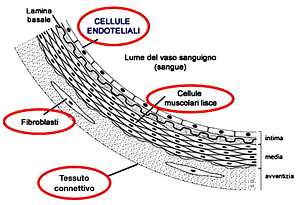
All’interno dei vasi, il bersaglio principale dello stimolo stressogeno è l’endotelio, il tessuto formato da cellule appiattite che protegge la parete vascolare dai processi patologici alla base dello sviluppo dell’aterosclerosi.
Studio clinico prevenzione aterosclerosi
La formazione e la conservazione di un tessuto connettivo sano dipendono dalla biodisponibilità di determinati micronutrienti essenziali.
Nell’ambito di uno studio clinico44 condotto su 55 pazienti con sclerosi coronarica, è stato analizzato l’effetto di alcuni micronutrienti selezionati sul decorso della malattia.
Per ciascun paziente, è stato dapprima misurato l’aumento di sclerosi coronarica per un anno senza l’integrazione. La stessa misurazione è stata ripetuta il secondo anno in regime di integrazione nutrizionale giornaliera.
Lo studio documenta come in assenza di una specifica integrazione, la patologia coronarica si diffonda senza ostacoli. Nei primi sei mesi di integrazione si è registrato un notevole rallentamento del tasso di crescita.
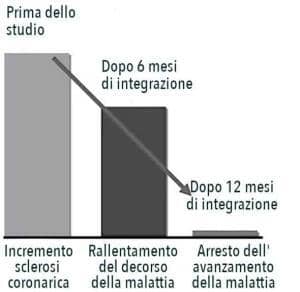
Nel secondo semestre, grazie all’integrazione di sostanze vitali per le cellule, è stato ottenuto un arresto dell’avanzamento della malattia.
Riduzione del tasso di crescita
Nella foto che segue, le immagini di una TAC ultraveloce ingrandite mostrano placche aterosclerotiche nelle arterie coronarie di un paziente di 51 anni prima dell’inizio della terapia (prima).
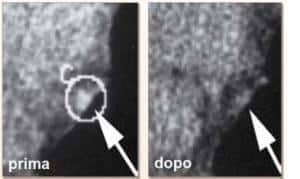
A distanza di circa un anno dall’inizio dell’integrazione, le placche sono scomparse completamente (dopo).
Le immagini documentano, per la prima volta nella storia della medicina, la totale scomparsa di una sclerosi coronarica mediante sostanze naturali appositamente selezionate.
Miscela di micronutrienti selezionati
- Vitamina C, lisina e prolina: produzione di collagene, stabilità delle pareti arteriose, riparazione dell’endotelio.
- Picnogenolo: biocatalizzatore per una maggiore efficacia della vitamina C, migliora la stabilità delle pareti arteriose.
- Vitamina E: protezione antiossidante.
- Vitamina D e K2: ottimizzano il metabolismo del calcio.
- B12, B6, acido folico, biotina: per sostenere il metabolismo dell’omocisteina.
- Rame: stabilità della parete arteriosa attraverso un miglioramento del legame crociato delle molecole di collagene.
- N-acetilglucosamina e Condroitin solfato: stabilità della parete arteriosa, “cemento” del tessuto connettivo.
- Glicina: un aminoacido che partecipa alla formazione di collagene46.
- Collagene marino: partecipa nelle reazioni cellulari che riducono l’infiammazione e può rallentare i processi di invecchiamento. Può contribuire a promuovere quei fattori genetici che regolano il metabolismo lipidico, riducendo le LDL e aumentando le HDL47.
Per ulteriori informazioni e domande:
Argomenti di salute cardiovascolare
Fonti e riferimenti scientifici
- Hall JE, et al. Textbook of Medical Physiology, 14th Edition; p. 862. 2021
- MedlinePlus: Atherosclerosis
- Haas et al. Dissecting the role of insulin resistance in the metabolic syndrome. Curr Opin Lipidol 2009
- Sijbrands et al. Mortality over two centuries in large pedigree with familial hypercholesterolaemia: family tree mortality study. BMJ. 2001
- Stamler et al. Is Relationship Between Serum Cholesterol and Risk of Premature Death From Coronary Heart Disease Continuous and Graded? Jama 1986
- Dangas G et al. Lipoprotein(a) and inflammation in human coronary atheroma: association with the severity of clinical presentation. J Am Coll Cardiol. 1998 PMID: 9857890[/efn_note}.
Uno studio del 1998 ha evidenziato che le placche delle arterie coronarie negli esseri umani sono composte al loro interno soprattutto di Lipoproteina (a) – un tipo di colesterolo LDL con una struttura molto adesiva, la cui presenza è ubiquitaria nelle aree colpite6Dangas G et al. Lipoprotein(a) and inflammation in human coronary atheroma: association with the severity of clinical presentation. J Am Coll Cardiol. 1998 PMID: 9857890
- Pajunen P, Taskinen MR, Nieminen MS, Syvänne M. Angiographic severity and extent of coronary artery disease in patients with type 1 diabetes mellitus. Am J Cardiol. 2000
- Endothelial response to glucose: dysfunction, metabolism, and transport Biochem Soc Trans. 2021
- Al-Mashhadi et al. Local Pressure Drives Low-Density Lipoprotein Accumulation and Coronary Atherosclerosis in Hypertensive Minipigs. J Am Coll Cardiol. 2021
- Oxidized phospholipids in cardiovascular disease Nature Reviews Cardiology 2024
- How hyperglycemia promotes atherosclerosis: molecular mechanisms Cardiovascular Diabetology 2002
- Pagine 153-154-155: Stress, Alimentazione, Infiammazioni Nascoste
- Ivanova EA et al. 2017 PMID: 28572872
- Akivis et al. The Role of Triglycerides in Atherosclerosis: Recent Pathophysiologic Insights and Therapeutic Implications. Curr Cardiol Rev. 2024
- U. Ravnskov, M. de Lorgeril et al. Importance of Coagulation Factors as Critical Components of Premature Cardiovascular Disease in Familial Hypercholesterolemia Int. J. Mol. Sci. 2022
- Gogu et al. MTHFR Gene Polymorphisms and Cardiovascular Risk Factors, Clinical-Imagistic Features and Outcome in Cerebral Venous Sinus Thrombosis. Brain Sci. 2020
- Goldfarb JW, Cao JJ. Coronary Calcium Scoring without Dedicated Noncontrast CT. Radiology. 2022
- Pagina 150 del testo: Stress, Alimentazione, Infiammazioni Nascoste
- StatPearls: atherosclerosis
- Atherosclerosis: Symptoms PubMed
- Okuyama H et al. 2018 PMID: 29353277
- Balletshofer BM et al. 2000 PMID: 10769277
- Csányi G, Miller FJ Jr. 2014 PMID: 24722571
- Volek JS, Phinney SD 2009 PMID: 19082851
- Donna K Arnett, et al. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines
- Donna K Arnett, et al. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines
- Tomás M, Latorre G et al. 2004 PMID: 15225502
- Ravnskov U. 2003 PMID: 14631060
- Goldberg L et al. Changes in lipid and lipoprotein levels after weight training. JAMA. 1984 PMID: 6737642
- Ravnskov U, de Lorgeril M et al. Inborn coagulation factors are more important cardiovascular risk factors than high LDL-cholesterol in familial hypercholesterolemia. International Journal of Molecular Sciences 2022 PMID: 30396495
- Ravnskov U, de Lorgeril M et al. Importance of Coagulation Factors as Critical Components of Premature Cardiovascular Disease in Familial Hypercholesterolemia Med Hypotheses. 2018 PMID:36012410
- Badimon JJ et al. 1989 PMID: 2927083
- St Clair RW. 1983 PMID: 6414047
- Dangas G et al. Lipoprotein(a) and inflammation in human coronary atheroma: association with the severity of clinical presentation. J Am Coll Cardiol. 1998 PMID: 9857890
- Newman WP, et al. Relation of serum lipoprotein levels and systolic blood pressure to early atherosclerosis. The Bogalusa Heart Study. N Engl J Med 1986
- Kim JH et al. Peripheral Vasoconstriction During Mental Stress and Adverse Cardiovascular Outcomes in Patients With Coronary Artery Disease. Circ Res. 2019 PMID: 31550998
- Gautam J, Krawiec C. 2020 PMID: 32809709
- Anderson C, Milne GL, Park YM, Sandler DP, Nichols HB. 2018 PMID: 29378036
- Chen NC et al. Regulation of homocysteine metabolism and methylation in human and mouse tissues. FASEB J. 2010 PMID: 20305127
- Ames BN. 2010 PMID: 20420847
- Rath M, Pauling L. 1991 PMID: 2143582
- Ames BN. 2010 PMID: 20420847 – Ames BN. 2006 PMID: 17101959
- JOURNAL OF APPLIED NUTRITION 1996 VOL. 48, NUM. 3
- Li P, Wu G. 2018 PMID: 28929384[/efn_note e alla regolazione del glucosio nel sangue45Yan-Do R, MacDonald PE. 2017 PMID: 28323968
- Zhu et al. 2010 PMID: 21164551